「特養待機者ゼロ」の裏側にある需給のズレ。2026年、看取り実績と改善メソッドで選ぶ「後悔しない施設選び」の極意

2026年現在、日本の高齢者介護は歴史的な転換点を迎えています。
これまで介護施設選びの指標とされてきた「特養(特別養護老人ホーム)の待機者数」という数字は、もはやその施設の実力や入りやすさを測る基準としては機能しなくなっています。
「数年待ちは当たり前」と言われた時代は過去のものとなり、地域によっては待機者がゼロに近い施設も現れています。
しかし、そこには「需給のズレ」という新たな、そしてより深刻な問題が潜んでいます。
私たち「リコケアコナーズ」は、宮城県気仙沼市の現場から20年以上にわたり高齢者福祉に携わってきた経験に基づき、単なる「空き」ではなく、本人の尊厳と改善を支える「哲学」を持った施設選びの極意を、生理学的知見から徹底的に解説します。
なぜ「特養の待機者数」という数字は形骸化したのか?その裏側にある需給のズレの正体
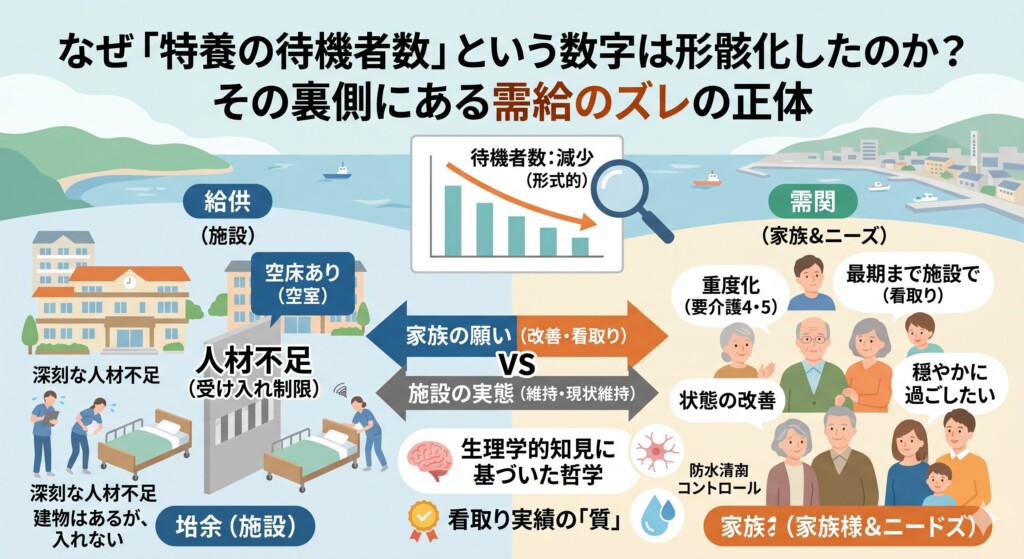
かつて特養の入所申し込みをすれば、数百人待ち、3年待ちといった話が珍しくありませんでした。
しかし、2026年現在の統計を見ると、待機者数は全国的に減少傾向にあります。これを聞くと「施設に入りやすくなった」と喜ぶかもしれませんが、実態はそう単純ではありません。
そこには、施設側の「受け入れ能力」と家族側の「ニーズ」との間に生じた、深刻な「需給のズレ」が存在しています。
まず、待機者が減っている最大の要因の一つは、介護業界全体を襲う「深刻な人材不足」です。
建物には空き部屋があっても、そこで働く介護スタッフが足りないために、新規の入所を制限せざるを得ない施設が急増しています。
つまり「空床はあるが、入れない」という状況です。これは、待機者リストに載ることすらできない、あるいはリストが動かないという歪んだ形での待機者減を招いています。
次に、国が推進する「在宅シフト」の影響です。
2026年の制度改正により、重度化しても自宅で過ごすためのサポート体制が強化された結果、施設入所を検討するタイミングが「要介護4や5」になってからというケースが一般的になりました。
これにより、入所時の平均年齢や要介護度が上昇し、施設側にはこれまで以上の高度なケア技術、特に医療的ケアや看取りの体制が求められるようになっています。
しかし、多くの施設は依然として「預かり型」のケアから脱却できていません。
家族は「少しでも状態が良くなってほしい」「穏やかに過ごしてほしい」と願うのに対し、施設側は「事故を起こさず、現状を維持すること」に精一杯。
この「改善」と「維持」のズレこそが、入所後のトラブルや家族の後悔を生む元凶となっているのです。
施設を選ぶ際は、単に「入れるかどうか」ではなく、この需給のズレを埋めるだけの「ケアの哲学」があるかを厳しく見極める必要があります。
💡 あわせて読みたい
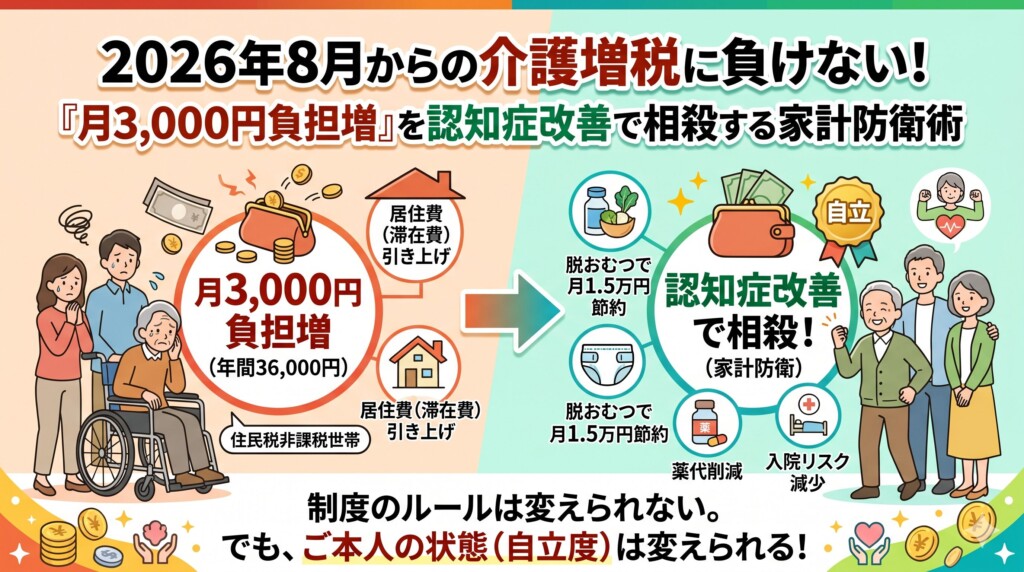
施設入所を検討する背景には、経済的な不安も大きく関わっています。
2026年8月からの負担増をどう乗り越えるか、そして「改善」がいかに最高の家計防衛になるのか。
具体的なシミュレーションについてはこちらで詳しく解説しています。
[2026年版 介護家計の防衛術]
人材不足が招く「質の二極化」:空床があっても選ばれない施設の特徴
待機者が少ない施設の中には、人材確保に成功し、活気にあふれている「優良施設」もありますが、一方で「選ばれない理由」がある施設も混在しています。
人材不足はケアの質に直結します。
スタッフ一人あたりの負担が大きくなると、本来行うべき「本人の可能性を引き出すケア」が後回しにされ、効率を優先した「おむつ交換のルーチン化」や「安易な身体拘束(スピーチロック含む)」が蔓延します。
特に注意すべきは、人材不足を理由に「レクリエーションが全くない」「日中も寝かせきり」という状態に陥っている施設です。
生理学的視点で見れば、日中の活動がないことは脳への刺激を遮断し、認知症の周辺症状(BPSD)を悪化させる最大の要因となります。
待機者数が少ないという情報を聞いた際は、まず「なぜ少ないのか」を深掘りしてください。
職員の離職率が高くないか、職員の表情に余裕があるかを確認することが、需給のズレに巻き込まれないための第一歩です。
重度化する入所者と「医療・介護連携」のミスマッチ
入所者の重度化が進む2026年において、施設側の医療対応能力も需給のズレの大きな焦点となっています。
特養は「生活の場」ですが、実態は「療養の場」に近い役割を求められています。
しかし、配置医師(嘱託医)が週に数回しか来ない、夜間の看護体制が整っていないという施設では、急変時にすぐ入院となり、そのまま病院で最期を迎えるケースが後を絶ちません。
家族が「最期まで施設で」と望んでいても、施設側にその体制がなければ、望まない形での「看取り」となります。
2026年の施設選びでは、協力医療機関との連携が「形式的」なものか、それとも「実質的」なものかを見極める必要があります。
具体的には、施設内でどのような医療処置(点滴、経管栄養、吸引など)が可能で、どこまでの状態なら施設で対応し、どのラインで入院を判断するのかという明確な基準を持っているかを確認することが、需給のズレを防ぐ鍵となります。
良い施設を見抜くための「看取り実績」の質:数字に隠された「プロセス」と生理学的配慮
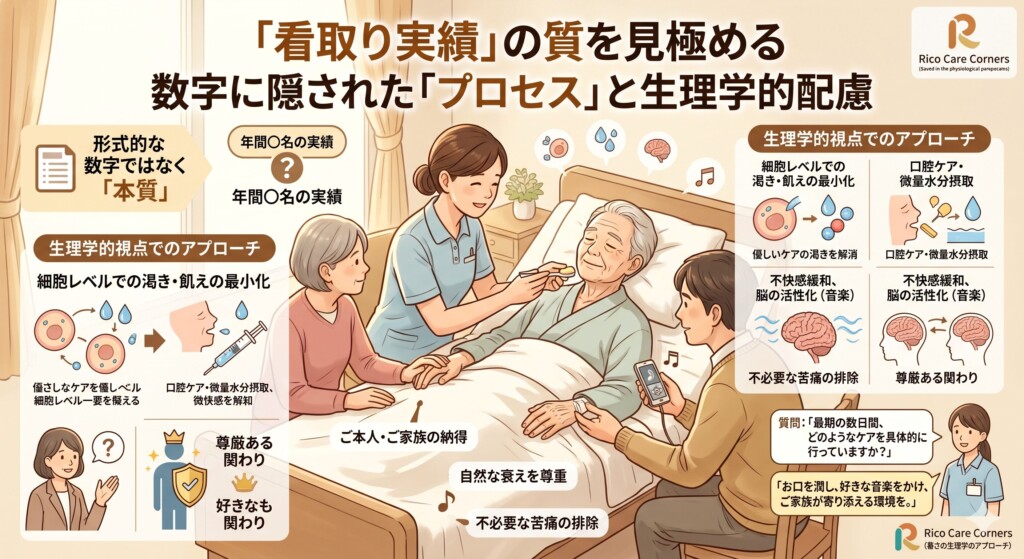
施設選びのパンフレットに記載されている「看取り実績:年間〇〇名」という数字。
2026年において、この数字自体に大きな意味はありません。
重要なのは、その「実績」がどのようなプロセスを経て積み上げられたかです。
看取りは、単に「施設で亡くなった」ことではありません。
最期まで一人の人間としての尊厳を守り、不必要な苦痛を取り除き、ご本人とご家族が納得できる時間を過ごせたかどうかが「質」を決定づけます。
生理学的な視点から見た「質の高い看取り」とは、身体の自然な衰えを尊重しつつ、細胞レベルでの渇きや飢えを最小限に抑えるケアを指します。
例えば、ターミナル期(終末期)に入った際に、すぐさま水分補給を完全にストップしてしまう施設があります。
しかし、適切な口腔ケアや微量の水分摂取を継続することで、口の中の不快感や意識の混濁を和らげ、最期まで穏やかな表情を保つことができるのです。
看取り実績を誇る施設であれば、入所検討時に「最期の数日間、どのようなケアを具体的に行っているか」を質問してください。
そこで「点滴でつなぎます」という回答ではなく、「最期までお口の潤いを保ち、好きな音楽をかけ、ご家族がいつでも寄り添える環境を整えます」といった、身体と心の両面に配慮した具体的な答えが返ってくる施設こそ、信頼に値します。
※ご本人の状態によっては、本当に水分補給が出来ない場合もあるので、施設職員や医師と相談する必要はあります。
💡 あわせて読みたい
穏やかな看取りを迎えるためには、認知症がどのような過程をたどるのかを知っておくことが不可欠です。
発症前から看取り期まで続く「20年のグラデーション」を理解することで、今必要なケアの優先順位が見えてきます。
[最新ガイドラインが示す認知症の進行段階]
「枯れるような最期」を実現するための水分管理と栄養
「看取り実績」が豊富な施設の中でも、特に優れた施設は、終末期の「脱水」のコントロールに長けています。
人間の体は、死が近づくと自然に水分を受け付けなくなります。
これは、内臓の負担を減らし、穏やかに命の灯火を消していくための生理的なメカニズムでもあります。
しかし、日頃から重度の脱水状態にある人がそのまま看取り期に入ると、不必要な苦痛や幻覚、不穏(暴れるなどの行為)を招くことがあります。
質の高い施設は、看取り期に入る「前」の段階、つまり日常のケアにおいて1.5Lの水分摂取を徹底しています。
これにより、身体の基礎コンディションが整い、いざ看取り期に入った際にも、浮腫(むくみ)や喘鳴(ぜんめい:のどがゴロゴロ鳴ること)が少ない、いわゆる「枯れるような最期」を実現できるのです。
実績の数字の裏にある、こうした生理学的な裏付けを持ったケアが行われているかを確認することが、後悔しない施設選びの極意です。
家族とのコミュニケーション実績:意思決定支援の透明性
看取りの質を左右するもう一つの要素は、家族に対する「意思決定支援」の実績です。
入所者の状態が悪化した際、施設側がどのようなタイミングで、どのような説明を行い、家族の合意形成をサポートしているか。
2026年の優良施設は、このプロセスを非常に重視しています。
看取り実績が多い施設では、事前の「ACP(アドバンス・ケア・プランニング)」が徹底されています。
本人が元気なうちから、あるいは入所時に、どのような最期を迎えたいかを繰り返し話し合う機会を設けています。
「急変したから電話しました、どうしますか?」という場当たり的な対応ではなく、時間をかけて「納得」を積み上げてきた実績があるか。
入所相談時に「看取りに関する家族への説明資料や、過去の相談事例(プライバシーに配慮したもの)」を見せてくれる施設は、その実績に真実味があります。
コナーズ流:施設の「改善力」をチェックする3つの質問。生理学的アプローチに基づく見極め術
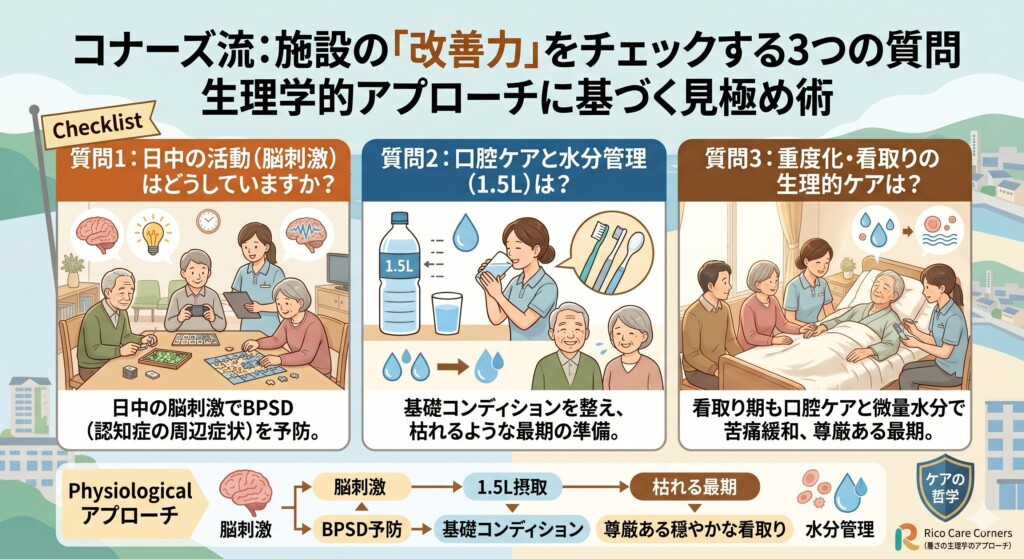
施設の建物が立派であることや、食事が豪華であることは、本人の「状態」を良くすることとは直接関係ありません。
大切なのは、その施設に「認知症や身体機能を改善させようとする意志と技術」があるかどうかです。
私たちリコケアコナーズは、以下の3つの質問を施設選びの際に推奨しています。
これらの質問への回答こそが、その施設が需給のズレを埋める「本物のケア」を提供しているかの証となります。
質問1:「入所者一人あたりの1日の水分摂取量は、どのくらいを目標にしていますか?」
この質問に対し、「喉が渇いた時に飲んでもらっています」や「食事の時のお茶だけです」という回答が返ってくる施設は、残念ながら「改善」への意識が低いと言わざるを得ません。
認知症改善の生理学的基盤は、何よりも「水分」にあります。脳の80%は水分でできており、わずか1〜2%の脱水が意識の混濁や意欲の低下、そしてBPSDを引き起こします。
目標値を「1,500ml(1.5L)」と即答し、さらに「なぜ1.5L必要なのか」「どのようにして飲んでもらう工夫をしているか(ゼリー、スープ、好みの飲み物など)」を具体的に語れる施設は、本人の脳を再起動させようという確固たる理論を持っています。
この水分管理の徹底こそが、施設生活の質(QOL)を決定づける最重要ポイントです。
質問2:「現在、おむつを使用している方の割合と、おむつ外しへの取り組み状況を教えてください」
おむつはケアする側にとっては効率的ですが、される側にとっては尊厳の喪失であり、活動性を奪う「拘束」の一種でもあります。
「特養だからおむつは当たり前」という考えは、2026年においてはもはや通用しません。
生理学的アプローチを実践している施設は、水分摂取と連動して「排泄のリズム」を整える技術を持っています。
「おむつ使用率を〇〇%まで下げるという目標がある」「日中はポータブルトイレやトイレでの排泄を基本にしている」と具体的に答えられる施設は、本人の自立を支援する実力があります。
おむつを外すことは、単に手間を減らすことではなく、本人が「自分の足で立ち、トイレへ行く」という人間としての基本的な活動を取り戻すプロセスなのです。
この実績がある施設は、必然的にリハビリや歩行への意識も高く、需給のズレが生じにくい傾向にあります。
質問3:「不穏(怒り、歩き回り、混乱)が出た際、薬以外の対応としてまず何をされますか?」
認知症の症状に対して、安易に抗精神病薬や抗不安薬を用いることは、さらなる機能低下を招く「薬漬け介護」への入り口です。生理学に基づいたケアを行う施設であれば、不穏が出た際に、まず「脱水はないか」「低栄養になっていないか」「便秘で腹圧が上がっていないか」「運動不足でストレスが溜まっていないか」という「4つの基本ケア」の視点から原因を探ります。
「まずは1杯のお水を飲んでもらい、一緒に廊下を歩いて気分転換を促します」という回答ができる施設は、薬に頼らずに症状を緩和させる高度な技術を持っています。
このような施設を選ぶことで、入所後に本人が「ボーッとした状態」になるのを防ぎ、いつまでも自分らしい表情で過ごせる可能性が高まります。
実践メソッドが生んだ劇的な成功事例:生理学的ケアが変えた、本人と家族の未来
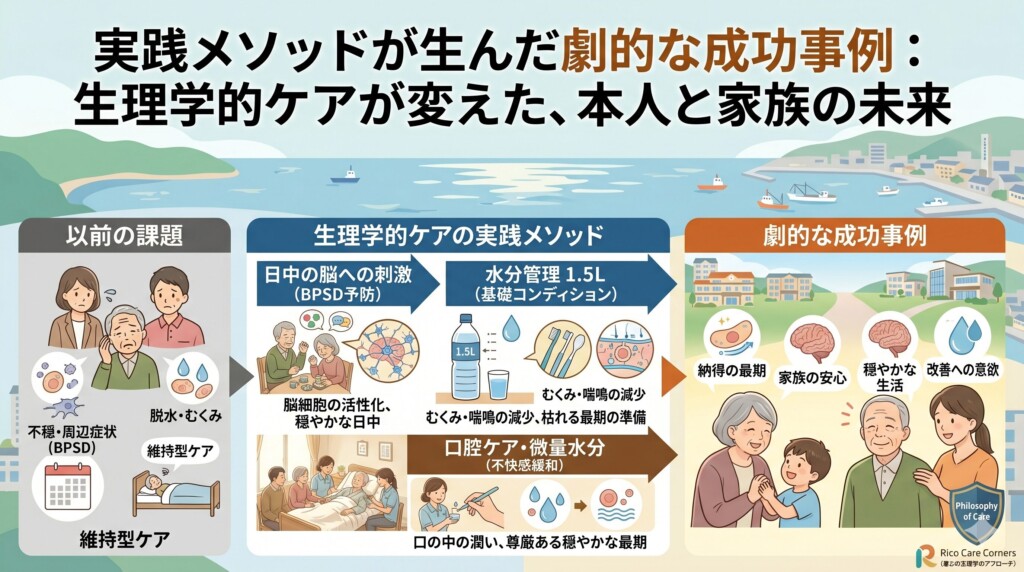
「施設に入ったらもう終わり、弱っていくのを待つだけ」という不安を抱えるご家族へ、私たちが目にしてきた、生理学的ケアによって再び「自分らしさ」を取り戻した具体的な成功事例を紹介します。
これらの事例は、2026年における「需給のズレ」を、正しいメソッドがいかに乗り越えていけるかを示す希望の光です。
事例1:寝たきり寸前、全介助状態からの「車椅子復帰」と「会話の復活」
70代後半のDさんは、以前入所していた施設では「重度の認知症」と診断され、日中はベッド上で寝かされたまま、食事もほとんど自力では摂れない全介助の状態でした。
ご家族は「せめて最期まで穏やかに」と、自立支援に定評のある施設への転院を決断されました。
転院先で最初に行ったのは、徹底した水分管理でした。1日500ml程度しか摂れていなかった水分を、日数をかけて1,500mlまで引き上げました。
同時に、座位を保つ訓練と、足の裏を床につける感覚を取り戻すリハビリを並行。
すると、わずか1ヶ月後、濁っていたDさんの眼差しに力が戻り、介助なしでスプーンを握り、自ら食事を口にするようになったのです。
3ヶ月後には、車椅子で広間に出て他の入居者と笑顔で挨拶を交わすまでに回復。
ご家族は「まるで魔法のようですが、やったことは『水を飲ませ、座らせる』という当たり前のことだったのですね」と、その変化に驚愕されていました。
事例2:BPSD(不穏・徘徊)の消失と、尊厳ある「穏やかな看取り」
80代のEさんは、重度の認知症による激しい不穏があり、以前の施設では強い薬で症状を抑えられていました。
その結果、表情は失われ、歩行も不安定になり、転倒のリスクから部屋に閉じ込められるような状態でした。
ご家族は「このままでは父の尊厳が失われる」と感じ、生理学的アプローチを実践する施設を、看取りまで見据えて選び直しました。
新しい施設では、まず薬を徐々に減らしつつ、1日2,000歩を目標にした歩行訓練と、食物繊維を重視した栄養管理を行い、長年の悩みだった重度の便秘を解消しました。
腹圧が下がり、身体が軽くなったEさんは、驚くほど穏やかになり、かつての温和な性格が戻りました。
それから2年後、身体の機能が自然に減衰していく中で、Eさんは静かに、そして美しく旅立たれました。
「最期まで父として、人間として接してくれた」というご家族の言葉こそが、改善の末にある真の看取りの価値を物語っています。
💡 あわせて読みたい
成功事例の裏側にあるのが、私たちが一貫して提唱している「4つの基本ケア」です。
単なるお預かりではない、本人の可能性を最大限に引き出すための具体的なメソッドの詳細については、こちらの記事をご覧ください。
[重度化を防ぐ「4つの基本ケア」の全貌]
2026年の施設選び:数字や設備ではなく「ケアの哲学」を信じる
2026年の介護施設選びにおいて、「特養待機者」の数や建物の豪華さは、本人の幸せを保証するものではありません。
需給のズレが広がる今だからこそ、私たち家族は、その施設が「人間をどう見ているか」という哲学を確認しなければなりません。
人間は、水がなければ枯れ、動かなければ退化し、排泄ができなければ毒素に蝕まれます。
この生理学の真理に真正面から向き合い、本人の「生きる力」を信じて、水分、栄養、排泄、運動の4つの基本ケアを徹底している施設を選んでください。
看取りの実績も、改善の成功事例も、すべてはその「当たり前の積み重ね」の結果に過ぎません。
リコケアコナーズは、気仙沼の地から、あきらめない介護と改善の道を歩み続けるすべての人を応援しています。
施設選びに迷った際は、どうか思い出してください。
大切なのは「どこに預けるか」ではなく、「そこでどのように生きるか」であることを。
🎁 公式LINEへのご案内
「施設探しをしているけれど、どこが良いのか分からない……」
「入所したけれど、どんどん弱っていく姿を見るのが辛い……」
そんな悩みや不安を抱えるご家族のために、リコケアコナーズでは、現場の知見と生理学的メソッドを凝縮した特別なガイドを用意しました。
コナーズ公式LINEにお友達登録していただいた方へは、 低下した認知機能ごとに有効な脳トレ方法がわかる「認知症改善の教科書」(PDF)をプレゼントしています。

この教科書には、今回ご紹介した「水分1.5L」や「おむつ外し」を家庭や施設でどう実践していくか、その具体的なステップが記されています。
制度の壁や数字の嘘に惑わされず、大切な人の「笑顔」と「尊厳」を取り戻すための最強の武器を、今すぐ手に入れてください。
👇「認知症改善の教科書」を無料で受け取る👇

【この記事を書いた人】
菅原 浩平(すがわら こうへい)
ケアマネジャー / 介護福祉士 現場経験20年の知見を活かし、生理学的アプローチで認知症改善と家族支援に全力を注いでいる。
菅原 嘉奈(すがわら かな)
ケアマネジャー / 介護福祉士 / 認知症リハビリテーション専門士 「リコケアコナーズ」共同代表。
専門士の視点から、具体的かつ即効性のある改善リハビリを提唱している。
筆者:
タグ
このカテゴリの新着記事