
パーキンソン病と言われても諦めない!震えや歩行障害を「生理学」で改善する道筋

「手が小刻みに震えている」 「体が固まったように動かず、一歩目が出ない(すくみ足)」
パーキンソン病、あるいはパーキンソン症候群と診断されると、多くのご家族は「脳の病気だから、薬で遅らせるしかない」と思い込んでしまいます。
しかし、20年の現場経験を持つケアマネジャーとして、そして認知症リハビリテーション専門士として断言できることがあります。
それは、「脳にドーパミンが足りない」という結果だけを見るのではなく、「なぜ脳がその状態になっているのか」という体の土台を見直せば、症状は劇的に変わる可能性があるということです。
1.パーキンソン症状を引き起こす「脳の乾燥」

パーキンソン病の主な原因は、中脳にある黒質という部分の変性ですが、実は「深刻な脱水」が症状を悪化させているケースが驚くほど多いのです。
脳への血流が滞れば、ドーパミンの伝達もスムーズに行かなくなります。
- 震えやこわばり: 筋肉の問題だけでなく、脳からの電気信号が「ドロドロの血液」によって邪魔されている。
- 表情の欠如(仮面様顔貌): 水分不足で意識レベルが下がり、感情を司る脳の領域が活動を休止している。
これまでお伝えしてきた「1日1.5Lの水」は、パーキンソン症状に悩む方にとっても、改善への最初で最大の「特効薬」になり得るのです。
2.薬の副作用と「偽パーキンソン」
実は、認知症の薬(抗精神病薬など)の副作用で、パーキンソン病にそっくりな症状が出る「薬剤性パーキンソン症候群」というものがあります。
「薬を飲み始めてから、急に体が硬くなった」「歩き方がおかしくなった」という場合、それは病気の進行ではなく、薬が脳の働きを抑えすぎているサインかもしれません。
以前の記事(薬だけに頼らない真実)でも触れましたが、安易に薬を増やす前に、まずは体の生理状態を整えることが先決です。
3. 改善の鍵は「内臓」と「刺激」にあり
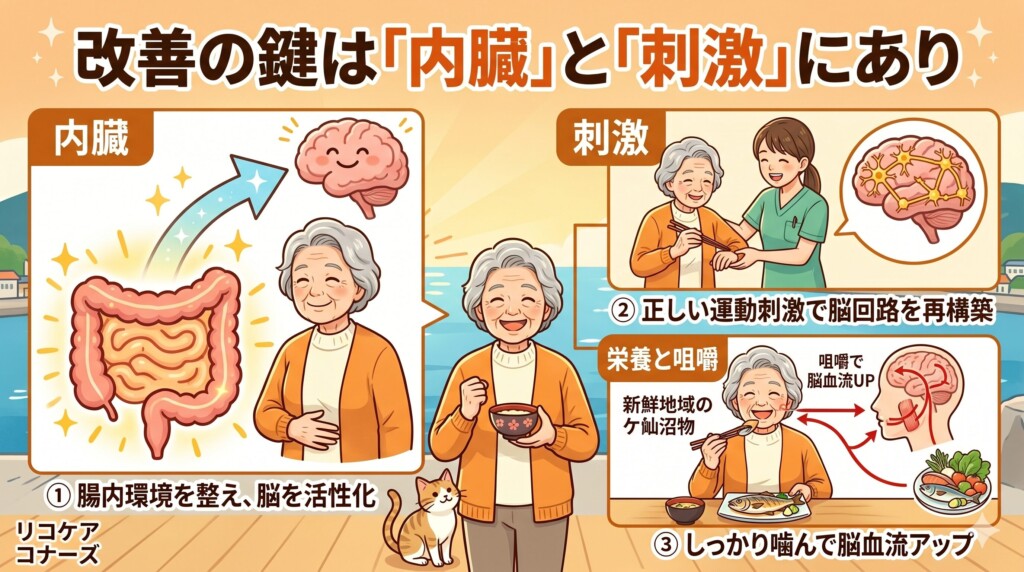
リコケア コナーズでは、以下の3つのアプローチでパーキンソン症状の改善を目指します。
① 便通を整え、腸から脳を活性化する
パーキンソン病の方は、非常に頑固な便秘を併発していることがほとんどです。
腸と脳は密接に繋がっており(腸脳相関)、便秘を解消して腸内環境を整えるだけで、震えやこわばりが軽くなる事例は少なくありません。
② 正しい「運動刺激」で脳を書き換える
ミシェル・マックさんの事例(脳の可塑性)にあるように、脳の一部がダメージを受けていても、他の回路を繋ぎ直すことができます。
単なる筋トレではなく、リハビリ専門士(菅原嘉奈)の視点から、脳に「正しい動き」を覚え込ませる刺激を与えていきます。
③ 栄養と咀嚼
「しっかり噛むこと」は、脳の血流をダイレクトに上げます。
気仙沼の旬の食材を楽しみながら食べることは、最高のドーパミン分泌促進剤になります。
4. 最後に:その「震え」、まだ諦めるのは早い
パーキンソン病という診断名は、あくまで今の状態に付けられた名前に過ぎません。
「一生付き合っていくしかない」と言われた症状が、水分量を増やし、便通を整え、適切な脳への刺激を与えることで、自分のお箸でご飯を食べられるようになったり、家族と散歩に出かけられるようになったりする。
そんな変化を、私たちは気仙沼の地で作り続けています。
「具体的に、うちの親にまず何をしてあげればいい?」 「今の薬の量で本当に大丈夫なのか相談したい」
そんな悩みを持つあなたのために、リコケア コナーズ公式LINEでは個別相談を承っています。また、お友達登録特典として、生理学的なアプローチで脳の機能を呼び覚ますメソッドをまとめた**PDF小冊子『認知症改善の教科書』**を無料でプレゼント中です。

ご興味のある方は、下記のURLからLINE登録をお願いします。

筆者:
このカテゴリの新着記事


